które zwiększą chęć korzystania w pełni z życia.

Zapraszamy do AMC Art Medical Center – prywatnego centrum medycznego, które w całości zostało zaprojektowane i wykonane zgodnie z najnowszymi standardami szpitalnymi oraz międzynarodowymi standardami bezpieczeństwa.
Centrum Chirurgii Plastycznej - AMC ART MEDICAL CENTER w Szczecinie prowadzona przez dr n. med Artura Śliwińskiego. Konsultant w zakresie chirurgii plastycznej i rekonstrukcyjnej w Zachodniopomorskim Centrum Onkologii w Szczecinie gdzie wykonuje głównie zabiegi operacyjne rekonstrukcji piersi w ramach kontraktu z NFZ. Ordynator Oddziału Chirurgii Plastycznej 109 Szpitala Wojskowego w Szczecinie w latach 2010-2012
Deep Plane Face Lift to operacja z zakresu chirurgi plastycznej wykonywana w zakresie głębokich tkankach twarzy i szyi, różni się od innych technik...
Podniesienie piersi jest operacją polegająca na zmianie kształtu obwisłych piersi na symetryczne o młodzieńczym wyglądzie i jędrności. Operacja...
Powiększanie piersi implantami to zabieg chirurgiczny, mający na celu zwiększenie rozmiaru i/lub poprawę kształtu piersi. Podczas zabiegu możliwe...
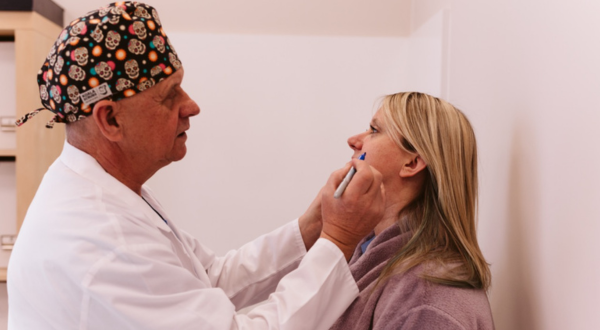
Przygotowaliśmy dla Was artykuł, w którym opisaliśmy rozmowę z naszym dr n. med. Arturem Śliwińskim na temat, który osotnio poruszaliśmy w naszych relacjach. Doktor opowiedział o plascyce powiek, która szczególnie Was interesowała. Do... Czytaj więcej

Nowy rok to dla wielu osób moment symboliczny. To czas podsumowań, planów i postanowień noworocznych, które bardzo często dotyczą zdrowia, samopoczucia i wyglądu. Właśnie wtedy do Art Medical Center zgłaszają się pacjenci z jasno określonym... Czytaj więcej

Zmiany w wyglądzie biustu to coś, z czym mierzy się wiele kobiet – i bardzo często są one zupełnie naturalnym etapem życia. Ciąża, karmienie piersią, wahania masy ciała czy po prostu upływ czasu mogą sprawić, że piersi tracą jędrność,... Czytaj więcej
Decyzja o poddaniu się operacji jest zawsze bardzo trudna, jednak my staramy się powiedzieć pacjentom, że dopiero po zabiegu aczyna się często najtrudniejszy czas. Nie straszymy nikogo, a jedynie staramy się przygotowac naszych podopiecznych, że... Czytaj więcej

Są miejsca pracy, w których człowiek spędza osiem godzin, odbija kartę i wraca do domu, czując, że kolejny dzień minął jak poprzedni.I są takie miejsca, w których praca naprawdę ma znaczenie – gdzie spotykasz ludzi, którzy Cię wspierają,... Czytaj więcej
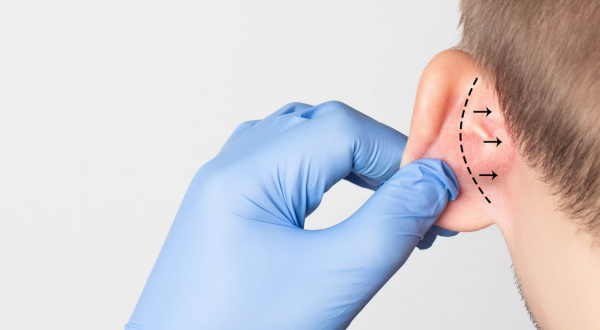
Korekcja uszu to zabieg chirurgiczny, który pozwala poprawić kształt, proporcje i symetrię małżowin usznych. Fachowo określany jako otoplastyka, jest bezpiecznym i skutecznym rozwiązaniem zarówno dla dzieci (od 7. roku życia), jak i dorosłych.... Czytaj więcej
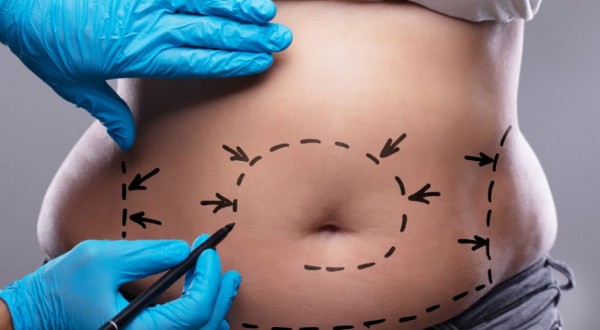
Płaski brzuch i pewność siebie w zasięgu ręki Czym jest abdominoplastyka? Abdominoplastyka, znana także jako plastyka brzucha, to zabieg chirurgiczny polegający na: usunięciu nadmiaru skóry i tkanki tłuszczowej, w razie potrzeby... Czytaj więcej

Nadmiernie luźna skóra ramion to problem, z którym zmaga się wiele osób – zwłaszcza po dużej utracie masy ciała lub leczeniu bariatrycznym. Choć utrata kilogramów to ogromny sukces, to pozostająca po niej nadmiarowa skóra może wpływać... Czytaj więcej